DEFINICIÓN
Es una enfermedad de todo el esqueleto, caracterizada por una masa ósea baja y una alteración de la microarquitectura ósea, lo que condiciona un hueso frágil y un consecuente aumento del riesgo de fracturas.
¿Qué es una fractura osteoporótica o por fragilidad? Es aquella fractura causada por un trauma que resulta de una fuerza o torsión que se ejerce sobre el hueso y que sería insuficiente para fracturar un hueso normal, denominado trauma mínimo, por ejemplo una caída de su altura. Dichas fracturas pueden ser vertebrales o no vertebrales (antebrazo, húmero, costilla, pelvis y femúr).
EPIDEMIOLOGÍA
La prevalencia de la osteoporosis viene en aumento debido al envejecimiento de la población; 1 de cada 3 mujeres y 1 de cada 5 hombres mayores a 50 años presenta una fractura por fragilidad. Sin embargo, solo el 50 % de las mismas se tratan.
En Uruguay en el 2019 se reporta una incidencia de fracturas de cadera entre 235 y 391 cada 100.000 habitantes en mayores de 50 años. El gasto se aproxima a U$S 20.000.000 al año.
¿CUÁLES SON LAS CAUSAS? La base etiopatogénica de la OP se debe a un desbalance entre la formación y resorción (degradación) ósea, existe predominio de esta última.
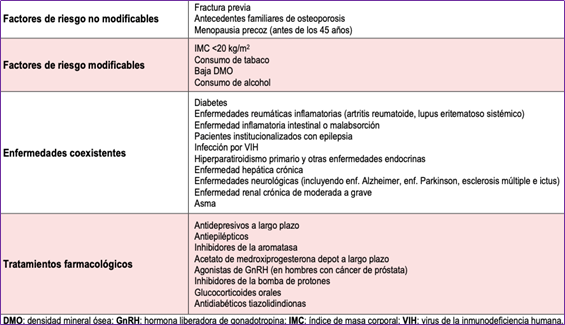
Además, hay varios factores de riesgo modificables y no modificables que generan un aumento en el riesgo de tener osteoporosis o fracturas por fragilidad. Son ejemplos los siguientes:
La tasa de fracturas osteoporóticas comienza a aumentar en las mujeres después de los 44 años cuando entran en la menopausia (descenso brusco de estrógenos) y en los hombres después de los 74 años (descenso lento de los andrógenos).
CUADRO CLÍNICO Y DIAGNÓSTICO
La OP es una enfermedad asintomática, erróneamente se le atribuyen dolores óseos u otros dolores músculo-esqueléticos. Su principal complicación es una fractura por fragilidad, la misma sí puede producir o no síntomas y signos como dolor, disminución significativa de la talla (> 4 cm), cifosis dorsal (columna dorsal encorvada), disminución de la calidad de vida.
La fractura de muñeca es la que puede aparecer más tempranamente y es más frecuente en las mujeres. La fractura vertebral es la más frecuente de todas, es relevante que un 60 % de ellas pueden no generar síntomas. La fractura de cadera aumenta de forma exponencial con la edad, y aparece aproximadamente 15 años después de las vertebrales y de muñeca. Es de destacar que en el varón tiene una mortalidad mayor que en la mujer.
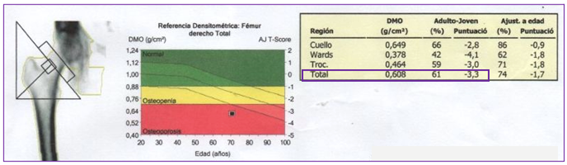
El diagnóstico de osteoporosis se realiza mediante la densitometría ósea (Dxa), es el gold standard, mide el contenido mineral óseo de la zona del hueso explorado (gramo/cm2). Es un estudio que también se utiliza para valorar el riesgo de fractura de una persona, el tratamiento y respuesta al mismo.
Es de destacar que cuando un individuo presenta una fractura por fragilidad, podemos hacer diagnóstico de osteoporosis clínica independientemente de la Dxa.
La Dxa es un procedimiento radiológico de muy baja irradiación y habitulmente se realiza en la columna lumbar y cadera. Se debe solicitar a toda mujer ≥ 65 años y hombre ≥ 70 años. En aquellos casos que existan fracturas por fragilidad o factores de riesgo como los mecionados anteriormente, el estudio se solicitará antes.
Se define osteoporosis cuando se observa un T-score ≤ – 2,5 en la/s zona estudiadas; osteopenia o baja masa ósea un T-score entre – 1 y – 2,4, y cuando el valor es < -1 es un estudio normal. A continuación se visualiza un ejemplo de Dxa en una persona con osteoporisis en cadera.
¿CUÁL ES EL TRATAMIENTO? Los objetivos del mismo son prevenir fracturas y aumentar la densidad mineral ósea. Las medidas no medicamentosas consisten en realizar ejercicio físico; adecuada ingesta de alimentos con calcio al menos 3 porciones (leche, yogurt, queso, espinaca, acelga, almendras), vitamina D (leche, yogurt, yema de huevo, salmón, 15-20 minutos diarios de exposición solar en horas no perjudiciales para la piel), y proteínas (carnes, huevo, legumbres); evitar hábitos tóxicos como el tabaquismo o alcohol; prevención de caídas como no utilizar alfombras en la casa, utilizar auxiliar de marcha cuando este indicado, barandas en baño, entre otros.
Respecto al tratamiento medicamentoso esta indicado en toda persona con osteoporosis o con riesgo de fracturas suplementación con vitamina D, ya que no es suficiente el aporte con los alimentos y por la poca exposición solar sin uso de protector solar. Se recomienda una dosis minima diaria de 2000 UI que generalmente se administra como comprimidos. La vitamina D se debe dosficiar en sangre al menos una vez y si el valor es < 30 se deben indicar dosis más altas. Además, se recomienda suplementación con calcio a aquellas personas que no toleran los lácteos o tienen una baja ingesta de los mismos, y el aporte sugerido es de 1,2 a 1,5 gramos de calcio darios. Se utiliza carbonato o citrato de calcio en forma de comprimidos.
Por otra parte, el tratamiento farmacológico más específico de la OP son los bifosfonatos, son medicamentos que disminuyen la resorción ósea y aumentan la densidad mineral ósea, por consiguiente disminuyen el riesgo de fracturas. Se deben administrar cuando no haya contraindicaciones y son ejemplos de los mismos el alendronato, risedronato y ácido zoledrónico. Los dos primeros son comprimidos, administrados cada semana o mensual respectivamente; mientras que el último, el más potente, se administra de forma intravenosa anualmente. Otros medicamentos más nuevos y eficientes para esta enfermedad son el denosumab o teriparatide, ambos son formadores de hueso y se indican en pacientes seleccionados como con osteoporosis severa o con fracturas. Sin embargo, tienen la desventaja de ser muy costosos.
SEGUIMIENTO
Se realiza mediante un equipo multidisciplinario, conformado por endocrinólogo o reumatólogo, nutricionista y deportólogo en algunos casos. Se controlará la respuesta y tolerancia al tratamiento clinicamente cada 6-12 meses y se solicitará densitometría ósea de control anualmente.


